
Болестите, причинени от човешки папиломен вирус, са известни от много дълго време. На първо място, това са всички видове брадавици, от които страда всеки шести човек на планетата. Самият патоген обаче привлича вниманието на учените едва през последните 30-40 години. Групата човешки папиломавируси (Human papillomavirus - HPV) е идентифицирана като отделен вид през 1971 г. Оттогава учените са класифицирали типовете HPV и са установили връзката им с много патологии, но изследванията все още продължават. В същото време лекарите търсят по-ефективни начини за борба с този коварен вирус.
Какво е HPV
Човешкият папиломен вирус е голяма група вируси, които съдържат ДНК и проявяват афинитет към епителните клетки, които образуват кожата и лигавиците. Днес са открити около 170 типа на вируса, а около 60 са добре проучени.
Някои папиломавируси са опасни поради онкогенната си активност, т. е. повишават риска от образуване на злокачествени тумори. От 80-те години на миналия век се провеждат изследвания, които доказват, че инфекцията с човешки папиломен вирус играе роля в развитието на аденокарцином и плоскоклетъчен цервикален рак (вторият тип тумор е много по-често срещан). В 99% от случаите пациентите с онкология се диагностицират с HPV инфекция и клетки, специфично модифицирани от вируса.
Папилома вирусът прониква в епителните клетки. След проникването му в генома започва репликация (възпроизвеждане на ДНК на вируса). В този случай клетките се делят по нетипичен начин и структурата им се променя, което може да се види, ако направите цитологичен анализ.
Папилома вирусът се проявява в специфични промени в епитела:
- върху кожата на тялото (вулгарни и плоски брадавици, папиломи);
- върху епидермиса и лигавиците на гениталните органи (генитални брадавици, бовеноидна папулоза, цервикална неоплазия, рак);
- върху лигавиците на други органи (устна кухина, ларинкс, пикочен мехур, ректум, бронхи и др. ).
Промените в първата група са причинени от неонкогенни вируси. Те са неприятни, но не и опасни. Третата група прояви се счита за нетипична и се записва сравнително рядко.
Всички видове вируси са разделени на три групи:
- с нисък онкогенен риск (3, 6, 11, 13, 32, 40, 41, 43, 44, 51, 61);
- с умерен риск (30, 35, 45, 52, 56);
- с висок риск (16, 18, 31, 33, 39, 59, 64).
Често срещаните типове 6 и 11 причиняват множество аногенитални брадавици и лека цервикална неоплазия. Откриването им при бременна жена изисква внимание, тъй като съществува риск от развитие на ларингеална папиломатоза при новородено при контакт с лигавиците на майката по време на раждане. Ето защо, когато планирате бременност, жените и мъжете трябва да преминат тест за HPV.
Откриването на вируси от третата група в резултатите от анализа изисква специално внимание, тъй като рискът от дегенерация на тъканите е висок и пациентът се нуждае от разширена диагностика.
Методи на заразяване
Най-честият път на заразяване е полов. Почти всички сексуално активни възрастни са диагностицирани с HPV. Но най-често инфекцията е преходна - организмът се справя с нея и след година и половина вирусът не се открива при тестове. Само понякога HPV причинява незначителни клинични прояви и в изключително редки случаи рак, който се развива много години след инфекцията (10-15).
Други пътища на заразяване:
- Контакт– чрез допир. Ето как можете да се заразите с брадавици;
- Домашни.Вирусът остава жизнеспособен във външната среда за известно време. Заразяването е възможно в баня, басейн и други обществени места. Патогенът прониква през микроповреди в кожата.
- Вертикална.Вирусът може да се предава от майка на дете по време на раждане. В този случай новороденото понякога развива папиломатоза на ларинкса и горните дихателни пътища. В някои случаи бебето е засегнато от генитални брадавици.
- Автоинфекция.Инфекцията с човешки папиломен вирус (PVI) може да се разпространи в тялото от едно място на друго, например чрез бръснене или надраскване на брадавици.
Етапи на развитие на инфекцията
След инфекцията започва латентният стадий - латентен или носител на PVI. В същото време вирусът е неактивен, не се проявява клинично и не се открива по време на цитологично и хистологично изследване, тъй като не възпроизвежда своите копия и не променя епителната тъкан. Неговата ДНК обаче може да бъде открита чрез PCR анализ.
важно!
Изобщо не е задължително латентният стадий да се развие в болест. Може би самият човек ще остане само носител и няма да има клинични прояви.
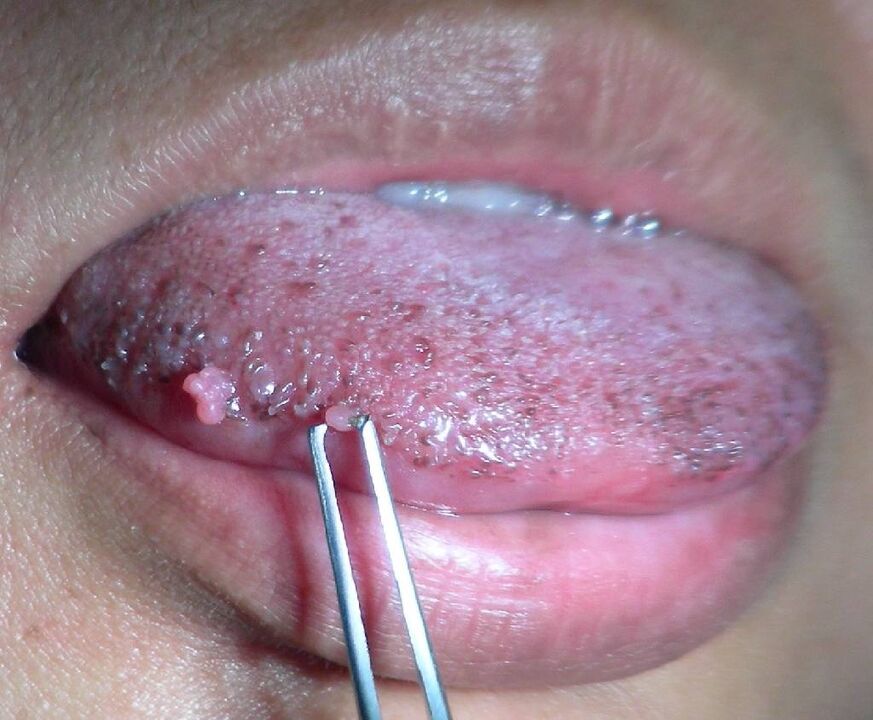
На втория етап (субклиничен) промените в тъканите вече са започнали, но те все още могат да бъдат минимални и да не притесняват човека. Въпреки това, при вземане на цитологичен анализ се откриват атипични клетки и при изследване могат да се видят единични кондиломи или малки папиломи.
Третият стадий е клиничен (манифестен). Симптомите са изразени и заболяването изисква лечение. По-често PVI се проявява латентно или субклинично и явните признаци се появяват под въздействието на провокиращи фактори.
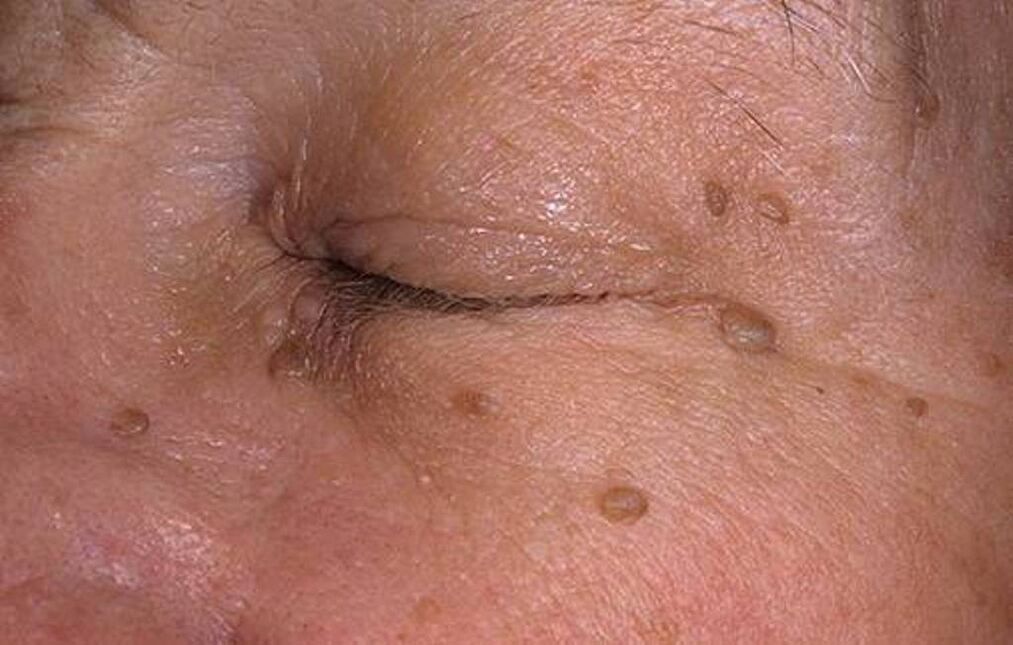
Четвъртият етап (мутагенеза) е тъжна последица от PVI. През този период клетките стават злокачествени и карциномът започва да расте.
Причини за активиране на папиломен вирус
PVI инфекцията възниква много лесно, но човешката имунна система се справя добре с нея и често вирусът изчезва сам. Постоянна инфекция, която периодично се влошава и не напуска тялото, е признак на намален имунен отговор.
Следните фактори допринасят за това:
- Възраст. Здравите възрастни са по-малко склонни да страдат от PVI. По-често – деца, юноши и възрастни хора;
- Дългосрочни хронични заболявания, които отслабват тялото;
- Ендокринни патологии (захарен диабет, заболяване на щитовидната жлеза) и хормонални колебания (бременност, менопауза);
- Постоянен стрес, продължителен психо-емоционален стрес;
- Лошо хранене, строги диети, липса на витамини, минерали и пълноценни протеини;
- Силно хранително затлъстяване и заседнал начин на живот;
- Прием на лекарства, които потискат имунната система, излагане на радиация, химиотерапия;
- Първични и вторични имунодефицити, ХИВ;
- Начало на полов живот преди 16-годишна възраст и безразборни интимни контакти;
- Съпътстваща инфекция с други полово предавани инфекции;
- Гинекологични процедури, водещи до механично увреждане на лигавицата на цервикалния канал (аборт, кюретаж, инсталиране на спирала и др. ).
Инкубационният период за PVI е много променлив. Патогенът може да остане в латентно, неактивно състояние за дълго време (от 3 седмици до няколко години), така че е невъзможно да се определи точно времето и обстоятелствата на инфекцията. Човек може да бъде заразен с няколко вида вирус наведнъж и постоянно да се заразява повторно, например от сексуален партньор.
Диагностика на HPV
Първият етап от диагнозата винаги е преглед от лекар и събиране на анамнеза. Жените се преглеждат от гинеколог, мъжете от уролог или дерматовенеролог. Когато се открият екзофитни генитални брадавици, диагнозата е очевидна, тъй като тези неоплазми са характерни само за PVI.
Тест за оцетна киселина
Ако заболяването е в субклиничен стадий, малките кондиломи може да не се виждат визуално. Затова се прави тест с оцетна киселина - след третиране с нея новообразуванията побеляват и се открояват на фона на повърхността.
Същото се случва и с лигавицата на шийката на матката (изследвана чрез колпоскопия) - идентифицирането на бели участъци върху нея показва, че епителът на това място е променен. Именно от тази повърхност се взема цитологична намазка или се извършва биопсия.
Ако тестът за оцетна киселина е положителен, е необходимо наблюдение и контрол след шест месеца, тъй като заболяването може да прогресира. От друга страна, вирусът може да премине в латентно състояние, след което проявите ще изчезнат.
Тест на Шилер
Извършва се като част от разширена колпоскопия след тест с оцетна киселина. В този случай участъци от тъкан, предварително обработени с оцет, се оцветяват с разтвор на йод в глицерин. Нормалните клетки абсорбират този разтвор и стават равномерно кафяви. В атипичните клетки процесите на натрупване на гликоген са нарушени и те не абсорбират разтвора. Появява се мозаечно оцветяване, характерните му черти подсказват диагноза.
Цитологична намазка
По друг начин се нарича PAP тест на името на неговия изобретател, гръцкия лекар Папаниколау. За изследването се взема изстъргване от лигавицата на шийката на матката (уретрата при мъжете), за да се получат епителни клетки за анализ. Биоматериалът се нанася върху предметно стъкло, фиксира се със спирт, оцветява се и се изследва под микроскоп.

Тълкуването на резултатите се извършва от лекар, тъй като се вземат предвид и други данни: резултати от цитология, PCR анализ, тестове за други инфекции, наличие на възпаление във влагалището и др. Резултат от клас 1-2 се счита за отрицателен, тоест не са открити морфологични промени, причинени от вируса.
За степен 3 се предписват допълнителни методи за изследване, но степен 4 и 5 са възможен признак на неоплазия или рак на степен III.
PCR анализ
Много чувствителен тест, който открива наличието на вирусна ДНК в епителните клетки. Изследването може да се извърши със същия биоматериал, който е взет за цитологичен анализ. Полимеразната верижна реакция се извършва в специално устройство, където предварително определена генна последователност се копира многократно.
PCR методът се използва за откриване на скрити полово предавани инфекции, които включват HPV, поради което се използва като част от скрининг преглед. Гениталните брадавици често се появяват на фона на други венерически заболявания. Ако се получат положителни резултати от PCR, е необходима задълбочена диагностика.
Тъй като ДНК тестът е толкова точен, използването му често води до свръхдиагностика. В крайна сметка откритата ДНК на вируса не означава, че човек е болен. Може да е нова инфекция, която ще изчезне от само себе си.
Поради това PCR тестът се разширява - извършва се количествен анализ, за да се установи концентрацията на патогена в тъканите, т. е. вирусното натоварване (обозначено в резултатите с буквите lg). В същото време се извършва генотипиране, за да се определи точният тип патоген. Ако се открият онкогенни щамове, контролните тестове се предписват след 3-6 месеца.
Digene тест
Този метод е скрининг (първичен, извършен за първоначална диагноза). Той също така открива вирусна ДНК в тъканите. В този случай онкогенността на вирусите и техният брой се определят колективно. Тестът Digene в комбинация с цитологична цитонамазка е стандартът, възприет днес в много развити страни за идентифициране на клинично значима HPV инфекция и риск от рак.

Хистологично изследване
Това е усъвършенстван диагностичен метод. Предписва се на жена, когато се получат положителни резултати от скрининга: цитологичният анализ показва 3-4-5 клас клетки. Парче тъкан, получено в резултат на биопсия, се изследва под микроскоп.
Изследването ни позволява да идентифицираме клетки, специфично модифицирани от вируса - койлоцити и дискератоцити, както и клетки с признаци на злокачествено заболяване. По този начин хистологията дава възможност да се определи степента на неоплазия и да се идентифицира ракът в ранните етапи, когато може да бъде успешно лекуван.
В някои случаи тъканите, взети от новообразувания по кожата и лигавиците, се предават за хистологичен анализ, ако има съмнения за техния характер и добро качество.
Лечение на PVI
В латентния стадий на PVI не се изисква лечение. Откритата инфекция става само повод за наблюдение с времето. Струва си да се отбележи, че е невъзможно да се убие вирусът в тялото с лекарства, тъй като той се репликира вътре в клетките.
На заразен човек се препоръчва:
- избягвайте фактори, които намаляват имунитета, приемайте витамини;
- възстановяват се от съпътстващи полово предавани инфекции, ако има такива, не развиват хронични заболявания;
- водете здравословен начин на живот, откажете се от лошите навици;
- водят сексуален живот с постоянен, доверен партньор.
Лечението на човешкия папиломен вирус започва със стадия на субклинични прояви. На този етап е консервативен. Обикновено се предписва имуномодулираща терапия. За тази цел се използват препарати от човешки интерферон или негови индуктори.
Неспецифичните имуномодулатори също са ефективни срещу HPV. Използват се антивирусни лекарства.
Лекарите често предписват едновременно местни лекарства - мехлеми, гелове и кремове.
важно!
Имуномодулаторното лечение се предписва само от лекар въз основа на резултатите от имунограмата, неконтролираната употреба на лекарства може да доведе до обратния резултат - неизправност на имунната система.
На третия етап в схемата на лечение се включват радикални методи. Можете да се отървете от генитални брадавици, папиломи и брадавици, като използвате следните методи:
- химическо отстраняване с каутеризиращи лекарства;
- радио нож;
- електрокоагулация;
- лазерно унищожаване;
- криодеструкция.
Същите методи се използват при лечението на доброкачествени патологии на шийката на матката.
Хирургичното отстраняване на тъкан е показано при диагностициран рак на маточната шийка. В този случай жената се лекува и наблюдава от онколог.
Тъй като PVI често се комбинира с други полово предавани инфекции, могат да се предписват антибактериални, противовъзпалителни и други лекарства.
Вулгарните брадавици могат да бъдат премахнати у дома с помощта на мумифициращи агенти, продавани в аптеките.
Прогноза за лечение
Противно на убеждението, че вирусът остава в тялото завинаги и пълното излекуване е невъзможно, лекарите дават благоприятни прогнози. Обикновено след курс на терапия, който се разработва индивидуално, като се вземе предвид онкогенността на вируса и съпътстващите заболявания, инфекцията отстъпва.
Възникват рецидиви, но са относително редки, ако лечението не се прекъсне. Някои хора изпитват един рецидив, понякога няколко, но по-кратки и по-слаби. Постоянните обостряния са характерни само за хора с продължително намаляване на имунитета поради HIV инфекция или сериозни хронични заболявания.
Профилактика на PVI
Мерките за превенция са разделени на общи и специфични. Общи препоръки за избягване на инфекция:
- използвайте бариерни методи за контрацепция;
- правете секс с редовен партньор;
- не започвайте сексуална активност преди 18-годишна възраст, тъй като при подрастващите имунната система все още не е напълно оформена;
- Избягвайте изкуственото прекъсване на бременността.

Засега има само един специфичен метод за превенция – ваксинацията. Днес е възможно да се ваксинирате срещу типове 6, 11, 16 и 18 на вируса. Ваксинацията протича на три етапа, най-добре е ваксинацията да започне в юношеска възраст - от 9-10 години.
Отзиви от пациенти
- „Имах кондиломи, не знаех за тях", каза гинекологът след прегледа. Веднага попитах дали ще го изтрием, съгласих се. Тогава тя предписа на мен и съпруга ми антивирусно лекарство. Скъпо, но решихме: да се подложим на лечение до края. Правих и бани с лайка, низ и невен. Вече две години всичко е чисто. "
- „Лекарите имат различно отношение към лечението. Поставиха ми диагноза дисплазия 1 степен и HPV тип 18. Един лекар ми каза - просто каутеризирайте, иначе по-късно ще има рак. Друга каза, че няма нужда да се лекува нищо преди 30 години, особено преди раждане. Изписа само хапчета и супозитории. Година по-късно вирусът все още беше в анализа, но две години по-късно вече го нямаше и шийката на матката беше нормална. Но след 30, както ми каза вторият лекар, тялото вече не се възстановява само.




















